Capítulo 3 - Exploraciones Vasculares no Invasivas
3.1 Introducción
Se entiende por estudios vasculares no invasivos aquellos que no producen efectos secundarios en el paciente derivados de las radiaciones o los contrastes neurotóxicos, estos estudios ofrecen información morfológica y hemodinámica.
Las técnicas de diagnóstico vascular no invasivo han alcanzado una relevancia extraordinaria en el que hacer diario de los servicios de Angiología y Cirugía Vascular y son de gran utilidad en el diagnóstico, despistaje y seguimiento de casi todos los procesos relacionados con patología vascular. Además su relación coste/eficacia muestra una rentabilidad muy alta. Como aspectos negativos hay que señalar la subjetividad explorador/dependiente de algunas de estas pruebas y la tendencia a sobreindicarlas en el seno de una tendencia cada vez mayor a la medicina defensiva.
¿Cuales son las exploraciones que se realizan en un laboratorio vascular?
Estudios Eco-Doppler de diferentes sectores arteriales o venosos.
Claudicometría
Presiones segmentarias
Pletismografías arteriales y venosas
Capilaroscopia
Estos estudios deben realizarlos personal específicamente formado, cualificado y acreditado.
La dotación ideal de un un laboratorio vascular no invasivo debería de constar de los siguientes equipos básicos:
- Eco-Doppler color.
- Doppler bidireccional
- Cinta rodante
- Equipo para medición de presiones segmentarias.
Como equipamiento opcional estarían:
Pletismógrafo
Doppler transcraneal
Laser- doppler
Capilaroscopio
3.2 Eco-Doppler
El principio básico de las técnicas ecográficas es un transductor que emite unos breves impulsos de ultrasonidos que se propagan a través del cuerpo humano produciéndose ecos que se reflejan hacia el transductor y son convertidos en una señal eléctrica que posteriormente se traducen en una imagen en el monitor.
Para entender este tipo de técnicas diagnosticas es necesario conocer algunos conceptos físicos relacionados con el sonido:
- El sonido es la sensación producida en el órgano del oído por una onda mecánica originada por la vibración de un cuerpo elástico y propagada por un medio material.
- El sonido es una onda longitudinal mecánica, cuyo movimiento de partículas es paralelo a la dirección de propagación de la onda y transfiere su energía mecánica al medio, provocando oscilaciones de sus moléculas alrededor de su posición de equilibrio.
- Se denomina eco al sonido reflejado que vuelve al foco emisor después de chocar contra una superficie capaz de reflejarlo.
El efecto doppler es el fenómeno en el que se observa un aparente cambio de frecuencia entre un emisor y un receptor cuando hay un movimiento relativo entre ambos.
Los ultrasonidos que emite un transductor al chocar contra los hematíes en movimiento producirán un cambio de frecuencia que dependerá de la velocidad del hematíe (reflector), la frecuencia de emisión y la velocidad de propagación en el tejido. Si podemos medir este cambio podremos medir la velocidad de los hematíes y con ello el grado de estenosis del lugar por donde circulan.
La representación gráfica del espectro doppler puede simplemente analizar la velocidad máxima y representarla en función del tiempo mediante un registro de papel continuo.
La exploración con eco-doppler nos permite obtener un estudio que combina un análisis morfológico (Ecografía modo B) y hemodinámico (efecto Doppler) de los vasos sanguíneos. Interpretamos la imagen dinámica en escala de grises y la representación auditiva y el análisis gráfico de la velocidad del flujo en tiempo real.
Las exploraciones vasculares con eco-doppler son siempre explorador dependiente por lo que debemos de tener en cuenta una serie de cosas a la hora de realizar las exploraciones para minimizar en lo posible la variabilidad de las mismas:
- Motivos del estudio y enfoque diagnostico.
- Posición del paciente.
- Elección de la sonda según el tipo de estudio.
- Realizar una exploración ordenada, sistemática, siguiendo las guías existentes para cada exploración, y completa.
- Registro de los signos directo e indirecto de la exploración.
Fig. 1 Equipo Eco-Doppler
3.2.1 Eco-Doppler de troncos Supraaórticos
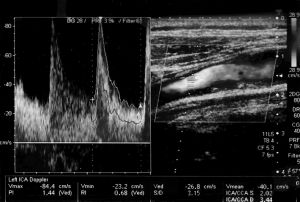
Es la exploración hemodinámica y no invasiva del segmento extracraneal de los troncos supraaórticos, mediante esta exploración podemos valorar la morfología de los vasos explorados y su hemodinámica, así se puede obtener la velocidad del flujo sanguíneo y consecuentemente el grado de estenosis existente.
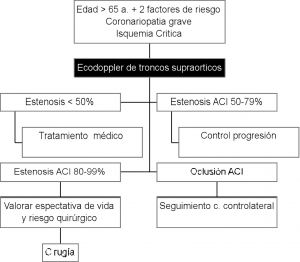
Esta prueba diagnóstica muestra una especificidad del 84% con una sensibilidad del 99%. La precisión para detectar una estenosis carotídea del 50-99% o una oclusión es del 93%. Con estos datos unidos a la falta de efectos secundarios y la posibilidad de repetirla cuantas veces sea preciso la hace la prueba diagnostica ideal para el cribaje de las estenosis de los troncos supraaórticos.
3.2.1.1 Recuerdo anatómico
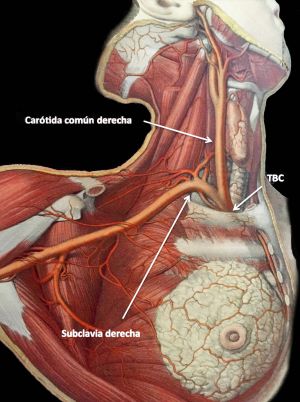
Los troncos supraaórticos lo forman el tronco braquiocefálico, la carótida común izquierda y la arteria subclavia izda. El tronco braquiocefálico nace por detrás del manubrio, tiene una longitud de entre 3.5 y 5 cm y se divide en la carótida común derecha y arteria subclavia dcha. Las arterias carótidas comunes están dilatadas en su porción terminal formando el seno carotideo y se dividen en carótida interna y carótida externa. Las arterias vertebrales nacen de la arteria subclavia y posteriormente se unen para formar el tronco basilar.
Fig. 2 Esquema eje carotídeo derecho
3.2.1.2 Método de exploración
El paciente se debe encontrar en decúbito supino con el cuello en extensión y ligeramente rotado, ambos brazos en supinación y pegados al cuerpo.
La sala de exploración debe de tener una luz atenuada que permita apreciar los detalles de las imágenes obtenidas en la exploración.
El equipo de exploración debe de ser un Eco-Doppler con un transductor de 5-7.5 MHz. La secuencia de exploración sería:
- Barrido en blanco y negro con el transductor en sección transversal desde el origen de la carótida común hasta la sección más distal posible de la carótida externa y carótida interna.
Fig. 3 Corte transversal B/N de carótida común
- Barrido en blanco y negro con el transductor en longitudinal de los mismos sectores, puede hacerse por delante o por detrás del músculo esternocleidomastoideo.
- Introducción del color y repetir las zonas estudiadas.
- Registro de las velocidades de flujo mediante Doppler pulsado a nivel de CC proximal y distal, CE, y CI proximal y distal, procurando que el ángulo de incidencia sea inferior a 60º.
- Medición de los valores de velocidad sistólica máxima (VSM) y velocidad diastólica final (VDF) obtenidos en los diferentes registros.
Fig. 4 Medición de la VSM en carótida interna
- Observación de la morfología de la placa, en caso de haberla.
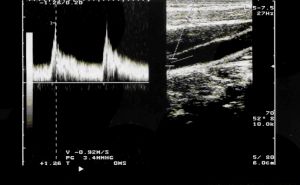
Fig. 5 Análisis espectral de la curva de flujo en carótida interna
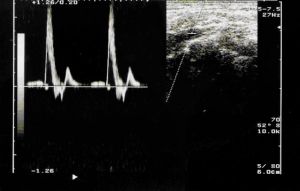
- Observación de la arteria subclavia, colocando el transductor en la fosa supraclavicular por fuera de la inserción del esternocleidomastoideo y registro de la curva de velocidad de flujo, valorando la morfología de la misma.
Fig. 6 Registro de curvas en arteria subclavia normal.
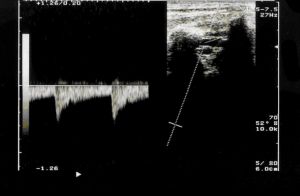
- Identificación de la arteria vertebral, generalmente entre C3 y C6, las referencias anatómicas vienen dadas por las apófisis transversas que aparecen como líneas ecogénicas brillantes con sombra acústica posterior. Entre estas sombras acústicas aparece una banda anecóica que corresponde a la arteria vertebral. Observación del origen de la arteria vertebral en su nacimiento de la arteria subclavia y lo más distalmente posible.
Fig. 7 Registro de arteria vertebral normal.
3.2.1.3 Diagnóstico de estenosis
La valoración del grado de estenosis debe de estar basada en parámetros hemodinámicos. La curva de flujo en la carótida interna muestra una diástole siempre positiva como corresponde a una arteria que nutre un territorio de baja resistencia periférica como el cerebro, mientras que la carótida externa presenta un registro similar a la de otras arterias de destino periférico. La carótida común muestra una morfología mixta entre las dos. En presencia de lesión en la carótida interna, la carótida común se asemejara en su flujo a la de la carótida externa y viceversa.
Se deben obtener registros de velocidad de flujo en carótida común, interna y externa en el punto de máxima aceleración con un ángulo de insonación ideal de entre 45 y 60º y con un volumen de muestra no superior a 1.5mm.
Fig. 8 Registro de VSM elevado en una estenosis de carótida interna
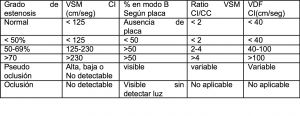
Entre las distintas tablas recogemos la de consenso de la Society of Radiologists in Ultrasound Consensus Conference Radiology 2003
.
Tabla 1 Tabla que muestra la correlación entre grado de estenosis y velocidades
Existe el método NASCET en la medición de la estenosis carotidea por angio-ecografía que consiste en la medición del diámetro de la carótida interna distal a la estenosis y la medición del diámetro de la carótida interna en el punto de máxima estenosis, aplicando la fórmula:
%=100-Ax100/B
Donde A es el diámetro en el punto de máxima estenosis y B el diámetro de la carótida interna distal.
Otro apartado importante en la valoración de las estenosis carotideas es la descripción morfológica de la placa, se pueden dividir en homogéneas y heterogéneas según los ecos que forman la placa, así cuando los ecos que forman la placa son de tamaño y densidad semejantes y se distribuyen uniformemente será una placa homogénea y heterogénea cuando no sea así.
A este respecto existe la clasificación de Gray-Weale que clasifica las placas según su morfología en:
Tipo I- Ecolúcida
Tipo II- Principalmente ecolúcida con zonas ecogénicas
Tipo III- Principalmente ecogénicas con áreas ecolúcidas
Tipo IV- Uniformemente ecogénicas
Se han relacionado las placas tipo I y II con pacientes sintomáticos mientras que las de tipo III y IV se relacionan con pacientes asintomáticos.
Fig. 9 Ausencia de flujo en arteria carótida interna ocluida
Se debe describir la superficie de la placa como lisa o irregular, pero no es fiable la determinación mediante eco-doppler del diagnóstico de ulceración de la placa.
3.2.1.4 Indicaciones
El eco-doppler de troncos supraaórticos está indicado en el estudio de pacientes con:
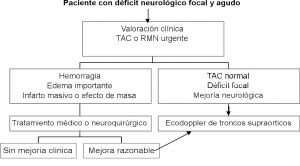
- Síntomas hemisféricos con o sin déficit neurológico.
- Pérdida de visión transitoria monocular o con embolismo retiniano.
El eco-doppler ha demostrado ser la estrategia diagnóstica más eficiente para el estudio de pacientes sintomáticos, siempre que nuestro LDV alcance cifras de sensibilidad y especificidad superiores al 80% para el diagnostico de estenosis carotidea superior al 70%, calculando esta eficiencia en “años de vida ajustados por calidad (QALYs)”.
- Sospecha de disección carotídea
El eco-doppler carotídeo puede corroborar una sospecha clínica de disección carotidea en el 95% de los casos. Además también será útil para monitorizar su evolución. - Traumatismo cervical en trayecto carotideo
El eco-doppler es útil para despistar lesión vascular en los pacientes que hayan sufrido traumatismo cervical, penetrante o contuso, en el trayecto carotideo, con o sinsíntomas neurológicos y sin hemorragia activa. - Sospecha de tumor de glomus carotídeo
En el estudio de pacientes con tumor latero-cervical en el trayecto carotideo, el eco-doppler puede visualizar una masa hipervascularizada poco ecogénica situada en medio de la bifurcación, la ensancha y la desplaza interna y externamente. Es importante resaltar que este estudio permitirá por lo menos sugerir que la masa a estudio puede ser un quemodectoma u otra formación vascular y con ello se contraindicará la realización de una biopsia que podría provocar una hemorragia importante. - Anomalías anatómicas en la distribución y origen de las arterias que forman los TSA.
Las más frecuentes son: el origen de CII en tronco braquiocefálico, origen de laarteria vertebral izquierda directamente del arco aórtico y el origen común dela subclavia izquierda desde la subclavia derecha. - Anomalías morfológicasde la carótida interna:aneurisma carotideo,elongación carotidea, bucle.
Fig. 10 Bucle en arteria carótida interna - Síndrome de robo de la subclavia.
- Síndrome de salida torácica.
- Arteritis de la temporal.
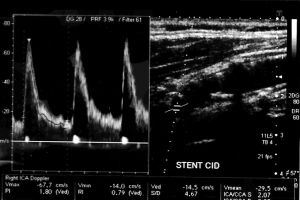
- Control de stent carotideos y de cirugía carotidea.
Fig. 11 Control de stent carotideo - Valoración de lesiones en lasarterias vertebrales.
El eco-doppler de troncos supraaórticos no está indicado de forma primaria en el estudio de pacientes con:
- Pérdida de conciencia transitoria, vértigo o síncope
Dado que no son síntomas carotideos y que su presentación aislada ni tan solo es característica de isquemia vertebro-basilar.En estos casos el eco-doppler no se dirigirá a buscar un diagnostico etiológico sino que tan solo puede considerarse como una exploración de cribado “general” de estenosis carotídea y por lo tanto solo deberá indicarse en el estudio de las poblaciones de riesgo. - Demencia.
Si bien la demencia multiinfarto puede tener un origen aterotrombótico, no esta justificado el estudio vascular extra craneal de estos pacientes, dado que, a no ser que nos hallemos en fases realmente indíciales de la enfermedad, no aportará información que nos permita cambiar el curso de la misma. - Paciente asintomático.
Paciente asintomático
3.2.2 Eco-Doppler de aorta abdominal
La exploración con eco-doppler de la aorta abdominal se realiza desde el hiato diafragmático hasta la bifurcación en ambas arterias iliacas comunes, en ella se explora la morfología de la aorta y sus ramas viscerales: tronco celiaco, mesentérica superior, arterias renales, mesentérica inferior, analizando las características del flujo a dichos niveles.
Las indicaciones del eco-doppler de aorta abdominal son:
- Cribado de aneurisma de aorta abdominal.
- Seguimiento y evolución de los aneurismas ya diagnosticados.
- Seguimiento de Bypass o endoprótesis aorticas.
- Patología obstructiva sector aorto-iliaco.
- Estudio hipertensión vásculo-renal.
- Estudio arterias viscerales.
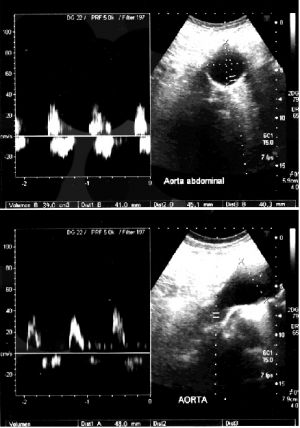
Para la realización de esta prueba el paciente se debe encontrar en decúbito supino con la cabeza elevada unos 30º, preferentemente en ayunas de unas 8 horas y utilizaremos una sonda convex multifrecuencia de 2-3 MHz.
La exploración se inicia por debajo del apéndice xifoides para valorar la aorta abdominal desde su origen, justo por debajo del hiato diafragmático, hasta la bifurcación en ambas arterias iliacas comunes, unos 1.5 cm por debajo y a la izquierda del ombligo; el barrido se hace inicialmente en un corte longitudinal de todo el trayecto y posteriormente se hace en corte transversal. Se deben de medir diámetros antero-posteriores y transversos, la medida se debe de hacer siempre en sístole.
La exploración se continúa con las arterias iliacas hasta las ingles, a nivel de la bifurcación femoral, se debe de realizar medidas de los diámetros de las arterias iliacas.
Fig. 12 Posición para realizar eco-doppler aorta
En el estudio de los aneurismas de aorta abdominal se debe describir: localización, extensión, diámetro máximo aorta abdominal y arterias iliacas comunes.
Fig.13 Cortes transversal y longitudinal de una aneurisma de aorta
En el estudio de la patología obstructiva del sector aorto-iliaco se debe de reseñar, aparte de la existencia o no de placas de ateroma, la morfología de las curvas doppler obtenidas.
En la porción proximal de la aorta abdominal normal el espectro doppler es bifásico característico de alta resistencia con un rápido ascenso agudo, pico sistólico, y un rápido descenso por debajo de la línea de base durante la diástole. En la porción distal la onda es trifásica con un flujo inverso al inicio de la diástole y un pequeño componente de flujo anterógrado al final de la diástole.
La velocidad pico sistólica (VPS) normal es muy variable, dependiendo del diámetro aórtico y de factores como gasto cardiaco, frecuencia cardiaca, HTA asociada, medicaciones, etc. Por ello es más objetivo medir el ratio VPS en el punto de máxima estenosis y la VPS en la arteria pre-estenótica.
Una vez definida la forma de realizar la exploración vamos a definir las características de los valores patológicos en las distintas patologías.
Aneurisma de aorta abdominal: aorta con diámetro mayor de 3 cm.
Seguimiento de los aneurismas ya diagnosticados: La Sociedad Española de Angiología y Cirugía Vascular recomienda realizar eco-doppler cada 2 años en aortas de 3-4 cm, cada 6 meses el primer año en diámetros de 4-4.5 cm y posteriormente al año, en pacientes con diámetros >4.5 cm TAC de confirmación y eco-doppler cada 6 meses. La Sociedad Americana de Cirugía Vascular recomienda eco-doppler anual a los de 3-4 cm y cada 6 meses a los de 4-4.5 cm.
Patología obstructiva: demostrar ecográficamente la existencia de estenosis hemodinámicamente significativas u oclusiones completas de la aorta infrarrenal, disminución del pico sistólico con ensanchamiento del mismo y pérdida del componente diastólico negativo en el análisis del espectro doppler. Ratio VPS >2.4 indica una estenosis mayor del 50% con una sensibilidad del 87% y una especificidad del 94%.
Estenosis arterias renales: VPS >180-200 cm/seg y un índice reno/aórtico (VPS en el punto de máxima aceleración en la arteria renal /VPS aorta a nivel de origen de arteria renal) >3-3.5 define una estenosis mayor del 50-60%.
Seguimiento de las distintas técnicas quirúrgicas para reparar los aneurismas o las patologías obstructivas (Bypass, Endoprótesis): Se debe valorar permeabilidad, ausencia de fugas, disminución si es que existe del diámetro del aneurisma.
Las arterias viscerales, como todos los pequeños vasos abdominales que requieren un estudio ecográfico en profundidad, no siempre son bien visualizadas y otros métodos incruentos como la AngioRNM pueden ofrecer mejor definición de imagen y, por lo tanto,mayor fiabilidad diagnóstica. Sin embargo los equipos ultrasonográficos de alta resolución aportan cada vez mayor información y por lo tanto se aconseja realizar un estudio Dúplex en la valoración del ángor mesentérico, soplo abdominal no etiquetado o ante el hallazgocasual en el estudio de aorta abdominal o arterias renales.Si la visualización en la imagen ecográfica y doppler color es aceptable, se valorarála permeabilidad del vaso en el estudio del análisis espectral del flujo.Los parámetros hemodinámicos que se aceptan son:
- Flujo laminar con VS hasta 150 cm/s para arteria normal,
- flujo turbulento para una pre estenosis significativa son una VS > 300 cm/s,
- y la ausencia de señal de flujo en la oclusión.
3.2.3 Eco-Doppler arterial y venoso de miembros superiores.
El Eco-Doppler arterial de miembros superiores está indicado ante la sospecha de patología obstructiva en arteria subclavia, robo de la subclavia, síndrome de salida tórax y para descartar patología obstructiva en el contexto de una enfermedad de Raynaud o aneurismas de la subclavia; en el sistema venoso está indicado en trombosis venosa de los MM.SS. y trombosis venosa superficial.
La exploración se realiza con el paciente en decúbito supino con ligera elevación y giro hacia el lado contrario de la cabeza en función del miembro explorado, los brazos ligeramente separados del tronco y con una sonda una sonda lineal de 5-7.5 MHz.
En cuanto al estudio arterial se valora el diámetro de los vasos, la alteración en la morfología de las curvas que, en condiciones normales, muestran una morfología trifásica y cuando son patológicas presentan una atenuación del componente sistólico, pérdida del componente diastólico de la curva o ausencia de flujo (según la patología que presenten).
El examen habitual del sistema venoso comprende la exploración de las venas braquiales, basílica, axilar, subclavia, tronco braquiocefálico y yugular interna. Las venas cubitales y radiales en el antebrazo sólo se exploran cuando hay sospecha de trombosis a dicho nivel. La exploración se inicia en la porción media del brazo con la sonda en posición transversal identificando las venas braquiales que acompañan a la arteria humeral y en la parte medial la vena basílica; posteriormente se va ascendiendo por el brazo y se van realizando maniobras de compresión/descompresión distal pidiendo al paciente que cierre el puño con fuerza para aumentar el flujo venoso; en el hueco axilar se evalúan la arteria y vena axilar, que se continúan por debajo del pectoral menor, en la porción infraclavicular, a continuación exploramos en la fosa supraclavicular, con la sonda en posición transversal, la arteria y la vena subclavia realizando el paciente maniobras de inspiración profunda y de Valsalva para valorar el flujo de la vena subclavia, En el cuello exploramos la vena yugular interna.
En el estudio del sistema venoso se valorará la ocupación del vaso, con la consiguiente ausencia de flujo si ésta es total, o disminución del mismo si es parcial. Así mismo un criterio a tener en cuenta es la distensión de la pared venosa.
Para el estudio del Síndrome de Salida Torácico además se realizan las maniobras de Adson e hiperabducción con el paciente sentado.
3.2.4Eco-Doppler arterial miembros inferiores
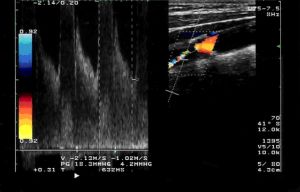
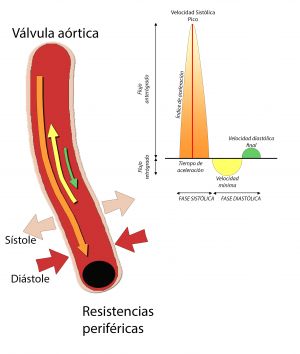
En la siguiente figura 14 vemos la representación de la correlación entre la morfología de la curva de velocidad doppler en una arteria del sector femoro-poplíteo sano y el cierre de la válvula aórtica cardiaca, la llegada del torrente sanguíneo al punto de insonación y el comportamiento elástico del vaso insonado y su reflejo en la morfología de la curva. Todo esto forma una curva con una morfología trifásica que se compone de un componente sistólico con una rápido ascenso hasta llegar a un punto máximo (velocidad sistólica máxima), a continuación una parte diastólica con una primera parte negativa que corresponde a un movimiento retrogrado del flujo arterial y que es generado por las resistencias periféricas arteriales y posteriormente una pequeña curva anterógrada que es generada por el cierre de la válvula aortica.
Fig. 14 Representación gráfica de los componente de una curva doppler arterial
El estudio del sistema arterial de los MM.II. se comienza en la región inguinal, inmediatamente por debajo del ligamento inguinal, se realiza primero en un corte transversal, donde veremos la arteria y la vena femoral, diferenciándolas por ser la vena de mayor diámetro y colapsable con la compresión; una vez identificada la arteria pasamos a un corte longitudinal y seguimos el trayecto de la arteria hasta su bifurcación en femoral superficial y profunda; se explora la femoral profunda en su origen hasta el origen de las arterias circunflejas medial y lateral, seguimos después el trayecto de la femoral superficial hasta el Hunter, una vez sobrepasado el anillo de Hunter la arteria pasa a denominarse poplítea, situándose posterior a la vena del mismo nombre.
La arteria poplítea se divide en 3 segmentos, la tercera porción discurre desde el cóndilo tibial hasta el origen de la tibial anterior y el tronco tibio-peroneo, que posteriormente se divide en tibial posterior y peronea.
La arteria tibial anterior se explora mediante una proyección antero-externa buscando la fascia interósea sobre la que descansa entre la tibia y el peroné, la tibial posterior por vía medial a escasa distancia de la superficie posterior de la tibia y la peronea desde una posición externa y posterior al peroné buscando la superficie interna del peroné.
La exploración se realiza con el paciente en decúbito supino con la cabeza elevada unos 30-45º y una sonda lineal de 5-7.5MHz
La morfología de la curva de velocidad doppler normal en los MM.II. es trifásica.
Fig. 15 Curvas normales en arterias femoral común, poplítea y tibial posterior
Las curvas en los distintos sectores explorados muestran en la patología obstructiva arterial una disminución del pico sistólico con un ensanchamiento del componente sistólico y pérdida del componente diastólico, lo que da una curva monofásica, cuando existe una oclusión la curva es aplanada.
El eco-doppler en el estudio arterial de los MM.II. también sirve para estudiar la patología aneurismática de dichas arterias, o diagnosticar los seudoaneurismas que se producen tras una exploración invasiva en el punto de punción para la introducción del catéter.
Fig. 16 Curvas patológicas por estenosis y/u obstrucciones en arterias femoral común, poplítea y tibial posterior
3.2.5 Eco-Doppler venoso de miembros inferiores
La exploración del sistema venoso de los miembros inferiores tiene dos partes diferenciadas: una es la exploración del sistema venoso profundo y otra la exploración del sistema venoso superficial.
La exploración del sistema venoso profundo se realiza para el diagnostico y seguimiento de las trombosis venosas profundas de los miembros inferiores y el diagnóstico de la insuficiencia venosa crónica. El estudio del sistema venoso superficial forma parte del diagnóstico de la insuficiencia venosa crónica, el marcaje preoperatorio de las venas insuficientes y orientar al tipo de intervención quirúrgica a realizar, y el diagnóstico de las flebitis superficiales. El Eco-Doppler en el estudio de la TVP presenta una sensibilidad entre el 89 y el 100% y especificidad entre el 94% y el 99% en el diagnostico de TVP sintomática que afectan a venas proximales de la extremidad inferior, con un valor predictivo positivo del 97%, siendo la sensibilidad Inferior (47-62%) en pacientes asintomáticos y en TVP sintomáticas localizadas en la pantorrilla (73%-93%).
El estudio del sistema venoso profundo debe ofrecer una información morfológica y hemodinámica que nos ayude a comprender las causas de la insuficiencia venosa. Los objetivos básicos del estudio consisten en valorar el grado de permeabilidad y/o obstrucción, competencia o no del sistema valvular y aquellos signos relacionados con la existencia de un síndrome postrombótico.
La posición del paciente para el estudio del sistema venoso profundo con carácter general, es en decúbito supino, si es posible con ligero anti-Trendelemburg (20-30º) para lograr un mejor relleno venoso distal. La extremidad a estudiar se coloca en ligera abducción y rotación externa, con la rodilla levemente flexionada. Se utiliza una sonda lineal de 5-7.5 MHz y en pacientes de complexión fuerte es necesario utilizar una sonda convex de 2-3 MHz en ocasiones. Para el estudio del SVS el paciente debe de estar en bipedestación subido en una escalerilla con soportes laterales para comodidad del paciente y en esa posición se rellena el sistema venoso y se puede valorar la existencia de reflujo en los segmentos explorados. Para el estudio del reflujo se utilizan tanto en el sistema venoso profundo como en el sistema venoso superficial una serie de maniobras que ponen de manifiesto la existencia o no de dicho reflujo, estas son: la maniobra de Valsalva, la compresión-descompresión manual distal, la maniobra de Paraná y la compresión-descompresión automática distal. El reflujo se considera patológico cuando tiene una duración > de 0.5 segundos.
El estudio se inicia en la región inguinal identificando los vasos femorales en el triángulo de Scarpa y se continúa en sentido descendente. La exploración se realiza en un corte transversal y se realizan maniobras de compresión superficial cada 3-5 cm. Solo de forma ocasional es necesario realizar un corte longitudinal. La vena poplítea se explora en corte transversal y longitudinal a nivel del hueco poplíteo, valorando también las venas del grastrocnemio y del soleo. Se desciende desde el hueco poplíteo y se continua hasta el origen del tronco tibio-peroneo y origen de la tibial anterior, se desciende por la cara póstero-interna para valorar las venas tibiales posteriores y por la cara póstero-externa para ver las venas peroneas. Las venas tibiales anteriores se visualizan en una proyección transversa en la cara antero-externa de la pierna, a estos niveles son dobles y acompañan a la arteria del mismo nombre.
En el estudio valoramos la presencia o no de material dentro del vaso, la compresibilidad o no de los segmentos explorados, la existencia o no de reflujo con las distintas maniobras antes señaladas y la duración de éste.
Fig. 17 Trombosis venosa profunda
El estudio del sistema venoso superficial se realiza en bipedestación y comienza en la región inguinal, a nivel de la unión safeno-femoral, estudiando el cayado de la safena mayor, valorando la competencia de la válvula ostial y las colaterales del mismo (las más importantes son la vena epigástrica superficial, vena pudenda menor y la vena circunfleja iliaca superficial), se continúa por el trayecto de la vena safena interna hasta el tobillo, posteriormente se explora el cayado de la safena menor a nivel del hueco poplíteo, en su unión con la vena poplítea. Además hay que estudiar la vena de Giacomini que une la safena menor con la safena mayor, la safena anterior o accesoria y todo el sistema de perforantes, las más importantes son las de Dodd, Hunter, Boyd, Cockett, Sherman, perforantes anteriores de la pierna, laterales y posteriores.
En el estudio del sistema venoso superficial hay que valorar la existencia o no de reflujo en todos los segmentos explorados.
Una utilidad del eco-doppler en el estudio del sistema venoso es la realización de una cartografía venosa encaminada a aportar datos de cara a la indicación del tipo de tratamiento quirúrgico que se le aplicará al paciente para la solución de su insuficiencia venosa.
3.3 Índice Tobillo / Brazo. Presiones Segmentarias
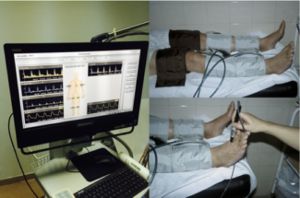
La detección precoz de la enfermedad arterial periférica se realiza mediante la determinación del índice tobillo brazo o índice de Yao, éste se realiza con el paciente en decúbito supino, se registra la presión sistólica en ambas arterias humerales, tomando la mayor, y la de arterias pedia y/o tibial posterior. El resultado se obtiene de dividir la presión sistólica de una de las arterias tibiales por la de la presión en brazo. El valor normal 1.00-1.29, si mayor de 1.30 existe una falta de compresibilidad (generalmente calcificación) en las arterias distales, valores de 0.90-0.99 requieren realizar una claudicometría o prueba de esfuerzo, valores de 0.41-0.90 enfermedad arterial periférica moderada, menor de 0.40 severa.
Para determinar la localización de la estenosis aislada en las arterias de los miembros inferiores esta la determinación de las presiones segmentarias, esta prueba se realiza con el paciente en decúbito supino y se le colocan 4 manguitos en cada extremidad inferior a distintos niveles, muslo proximal, supragenicular, infragenicular y supramaleolar . Los manguitos deben de tener una anchura mínima para poder medir con precisión la presión arterial. Se inflan y desinflan selectivamente en orden descendente de modo que se calcula la presión en cada segmento a través del registro doppler en la mejor de las arterias inframaleolares (pedia o tibial posterior, ocasionalmente en peronea).
La presión sistólica en el muslo proximal es hasta 20 mm de Hg superior a la braquial, índices inferiores a 0.88 sugieren oclusión, así mismo diferencias de presión mayores de 20 mm de Hg entre manguitos continuos indican obstrucción, al igual que diferencias de mas de 20 mm de Hg en manguitos del mismo nivel respecto del miembro contralateral.
Fig. 18 Presiones segmentarias
3.4 Claudicometría
La claudicometría consiste en hacer caminar al paciente sobre una cinta rodante durante 5 minutos a una velocidad de 3.5 Km/h y con una pendiente del 12%, se mide la distancia que es capaz de caminar el paciente hasta que comienza a notar dolor gemelar y la distancia en que el paciente dice que ya no es capaz de seguir caminando. Tras realizar el ejercicio se toman de nuevo las presiones sistólicas en tobillo y brazo y se comparan con las basales. La prueba se considera positiva si se produce un descenso de la presión sistólica en tobillo del 20% respecto de la basal o si no recupera los valores basales antes de 3 minutos de el ejercicio.
3.5 Pletismografía
La relevancia de la pletismografía en la práctica clínica es mínima. En el diagnóstico de la insuficiencia venosa, tan sólo la pletismografía aérea desempeña un papel capital gracias a la posibilidad de cuantificar la insuficiencia venosa, al igual que la punción venosa directa. La pletismografía aérea se emplea generalmente en trabajos de investigación. El resto de las técnicas pletismográficas tan sólo nos pueden decir si existe insuficiencia venosa, no su grado, y su capacidad para discriminar el origen anatómico es nulo. El empleo de torniquetes que anulan diferentes territorios venosos puede ayudar a puntualizar de forma aproximada la anatomía del trastorno que nos preocupa. Igualmente, en el estudio dela TVP, la pletismografía ofrece limitaciones destacables. Puede diagnosticar indirectamente una obstrucción, por retraso en el vaciamiento venoso de la extremidad, pero no su topografía. Por otra parte en caso de que la TVP no sea obstructiva o que esté bien compensada por circulación colateral, podría pasar desapercibida al obtener un vaciamiento venoso dentro de los límites normales.
Fig. 19 Equipo Pletismografía
3.6 Capilaroscopia
Es un método simple que permite estudiar in vivo y de manera no traumática la microcirculación superficial, el objetivo de esta prueba es estudiar mediante el microscopio óptico los capilares de la dermis papilar in vivo mediante epi-iluminación. El Capilaroscopio es un microscopio óptico con una variación de aumentos entre 50-200 veces, la iluminación se hace con una fuente de luz fría que ha de incidir con un ángulo de 45º con la superficie cutánea, debe haber una distancia de unos 2 cm entre la lente y el dedo sujeto a estudio, el paciente debe de estar sentado en una postura cómoda y poyado el pie o la mano sobre una superficie firme y estable. Para la penetración del haz luminoso se requiere la aplicación de un aceite que puede ser de cedro o de vaselina.
Con este estudio se valorará la morfología de los capilares, el número ellos por mm, la funcionalidad de los mismos, las vénulas subpapilares y los tejidos peri capilares.
Se han de estudiar los 10 dedos.
En patología vascular sirve para estudiar la acrocianosis, la enfermedad de Raynaud, las algoneurodistrofias, los eritemas pernios (sabañones), síndrome de Buerger, la microangiopatía diabética y en las enfermedades del colágeno o hematológicas.
3.7 Bibliografia
- PERKINS JMT, COLLIN J, WALTON J, HANDS LJ, MORRIS . Carotid Duplex Scanning: Patternsof referral and outcome. Eur J Vasc Endovasc Surg. 1995 Nov; 10(4):486-8.
- BERMAN SS, BERNHARD VM, ERLY WK, MCINTYRE KE, ERDOES LS, HUNTER GC. Critical carotidartery stenosis: Diagnosis, timing of surgery, and outcome. J Vasc Surg . 1994 Oct;20(4):508-10.
- BUSKENS E, NEDERKOOMRN PJ, BUIJS-VANDER WOUDE T, MALI WP, KAPPELLE LJ, EIKELBOOM BC,VANDE GRAAF Y, HUNINK MG. Imaging of carotid arteries in symptomatic patients: costeffectiveness of diagnostic strategies.Radiology 2004; 233: 101-12.
- MRC ASYMPTOMATIC CAROTID SURGERY TRIAL(ACST) COLLABORATIVE GROUP. Prevention ofdisabling and fatal strokes by successful carotid endarterectomy in patients withoutrecent neurological symptoms: randomised controlled trial. Lancet 2004; 363:1491-502.
- SAMS JJ (Hospital Universitario Valle Hebrón, Barcelona); ROS DÍE E(H. Clínico San Ce-cilio, Granada ); VILA COLL R(H. Universitari de Bellvitge, Barcelona); DE BENITO FERNÁNDEZ L (Hospital Universitario de Getafe, Madrid); ESCRIBANO-FERRER JM(Hospitals Vall d’He-bron, Barcelona); CONCEJO ÁLVAREZ J(Hospital General Universitario Gregorio Marañón,Madrid); GESTO CARTROMIL R(Hospital 12 de Octubre, Madrid).Guía básica de indicacionesen Diagnóstico Vascular No Invasivo.
- FONTCUBERTA J(ed). Eco-doppler vascular. 1 ed. Madrid: J. Fontcuberta; 2010.
- ABURAHMA AF, BERGAN JJ.Noninvasive vascular diagnosis: A practical guide to Therapy,2 ed Springer-Verlag London 2007.
- RICOTTA JJ, A BURAHMA AF, ASCHER E,et al. Update Society for Vascular Surgery guide-lines for managament of extracranial carotid disease”. J Vasc Surg 2011 Sep; 54(3): 1-31.
- MALGOR RD, LABROPOULOS N. Diagnosis of venous disease with dúplex ultrasound”.Phlebology. 2013 Mar;28 Suppl.
- MERINO OA, MIRALLES M, VILA R. Guía de diagnostico vascular mediante ultrasonidos.Principios físicos e instrumentación. 2015.
- Interpretation of Vascular Laboratory. Seminars in Vascular Surgery 2013. Vol 26.
- LIJMER JG, HUNINK MG, VANDEN DUNGEN JJ, LOONSTRA J, SMIT AJ.ROC analysis of nonin-vasive tests for peripheral arterial disease”.Ultrasound Med Biol 1996;22: 391-398.
- STOFFERS HE, KESTER AD, KAISER V, RINKENS PE, KITSLAAR PJ, KNOTTNERUS JA. The diagnos-tic value of the measurement of the ankle-brachial systolic pressure index in primaryhealth care”. J Clin Epidemiol 1996;49:1401-1405.
- SCHRODER F, DIEHM N, KAREEM S, AMES M, PIRA A, ZWETTLER U, LAWALL H, DIEHM C.A mo-dified calculation of ankle-brachial pressure index is far more sensitive in the detec-tion of peripheral arterial disease”. J Vasc Surg 2006;44: 531-536.
- STEIN R, HRILJAC I, HALPERIN JL, GUSTAVSON SM, TEODORESCU V, OLIN JW. Limitation of theresting ankle-brachial index in symptomatic patients with peripheral arterial disease”. Vasc Med 2006;11:29-33.
- ABOYANS V, HO E, DENENBERG JO, HO LA, NATARAJAN L, CRIQUI MH. The association bet-ween elevated ankle systolic pressures and peripheral occlusive arterial disease indiabetic and nondiabetic subjects”. J Vasc Surg 2008;48:1197-1203